Bilan d'ostéopathie fragilisante
Clinique
Paraclinique
calcémie, phosphore magnésium
25OH vitamine D
PTH
T4 ferritinémie
CST
calcémie, phosphore magnésium
25OH vitamine D
PTH
T4 ferritinémie
CST
Plus chez les femmes de plus de 40 ans. Se présente sous forme de douleur disproportionnée,souvent continue, à type de brûlure, déchirure ou piqûre. Parfois hyperalgie. Généralement secondaire à un traumatisme ou chirurgie.
Associé à une faiblesse musculaire, limitation de l'amplitude, contraction, tremblements, dystonies, dyskinésie. Avec signes cutanées, la peau est rouge chaude oedematié avec une sudation les 3 premiers mois, puis pendant 3 mois la peau est fine sèche cyanosé, froide, recouverte de squames.
Peu être iatrogène antituberculeux et barbituriques.
Évolution variable : de quelques mois à quelques années, avec récidive dans 10% des cas (pas forcément au même endroit).
Diagnostic différentiel : infection,neuropathie périphérique, neuropathie diabétique, compression nerveuse, phénomène de Raynaud, PR, TVP.
- Neurostimulation : efficace, mais efficacité s'estompe rapidement.
- Kinésithérapie pour douleur et gêne fonctionnelle.
- soutient psychologique
- Corticoïdes pendant les 3 premiers mois 30 mg prednisolone pendant 2-12 semaines
- Lidocaïne cutanée? Gabapentine? paracetamol? AINS?
- Pas d'effet démontré de vitamine D, calcitonine ou capsaicine
Prescrire n 439, mai 2020, p364
Genou :
Douleur lors de l'activité soulagé par le repos,
limitation fonctionelle à la marche, escaliers, augmenté si position assise prolongée (10)
Hanche :
Douleur lors de l'activité soulagé par le repos
Douleur fessière à l'accroupissement ou à l'aine à labb ou l'abduction (10)
Pas de traitement médicamenteux efficace (3).
Kinésithérapie > injection corticoïde (3/an).
Kinésithérapie = chirurgie.
Résultat de la chirurgie durable (5)
Seul kinésithérapie et activité physique ont montrés leurs efficacités.
Prolothérapie? (injections de dextrose pour favorisé la prolifération des structures)
Intérêt des antidépresseurs possible ->plutôt avec duloxetine (8).
Pas d’intérêt de la chondroïtine (4).
Pour arthrose de hanche :
perte poids, chaleur ou glace, exercice physique(10)
AINS /duloxetine ,
Si arthrose évolué -> bénéfice de la chirurgie démontré
Résultat de la chirurgie durable, (5)
Soulagement possible par des programmes supervisés (5)
Interet acupuncture?Balnéothérapie?Piascledine?(10)
Pour l'arthrose de genou:
perte poids, chaleur ou glace, exercice physique(10)
AINS creme (diclofenac)---> AINS PO (si pas de CI) (diclofenac (plus effets secondaires>ibuprofène ou naproxène)> placebo (9)--->+/-duloxetine---> chirurgie (7)
pas de bénéfice démontré pour l'acide hyaluronique (7)
pas d'efficacité des opioïdes (9)
Interet acupuncture? Genouillère? Balnéothérapie?Piascledine?Acide hyluronique?Cortico injectable?(10)
Lésions méniscales dégénératives :
Programme d'exercices physiques (6)
Menisectomie partielle n'est pas plus efficace, mais risques chirurgicaux et arthrose à long terme (6).
NEJM https://medicalement-geek.blogspot.com/2020/04/dragi-webdo-n265.html
2- https://medicalement-geek.blogspot.com/2020/05/dragi-webdo-n270.html
3- Prescrire n 434, décembre 2019, p936
4- Prescrire n 435, janvier 2020, p41
5- Prescrire n 423, janvier 2019, p53
6- Prescrire n 435, janvier 2020, p54
7- Dragi Webdo n°296; Osteoarthritis of the Knee, Leena Sharma; January 7, 2021; N Engl J Med 2021
8- Dragi Webdo n°297
9- Dragi Webdo n°328
10- Prescrire n 492, octobre 2024, p763
Claudication médullaire (paresthésie ou douleur limitant le périmètre de marche)
Reproductible rachis en extension 30 secondes
Pas en première intention
Rééducation
Infiltration en 2 em intention
Si pas d'amélioration à 3-6 mois -> Avis Chir
1- Dragi Webdo n°320
Diagnostic clinique,
- avec une limitation douloureuse des mobilités de l'épaule,
- une rotation externe passive <30° et une élévation passive <100°.
FDR : Diabète
Evolution en 3 phases (qui ne se produisent pas toutes forcément) sur plusieurs mois ou années (généralement 1 à 3 ans):
installation de la raideur de façon douloureuse,
raideur persistante avec amélioration de la douleur,
.
Radiographies sont recommandées;
+/-une échographie voire une IRM pour éliminer un diagnostic différentiel (tendinopathie, arthrose, luxation, arthrite septique ou inflammatoire).
+/- avis si persiste après 3 mois.
La kinésithérapie (plutôt en cabinet qu'à domicile)
Les infiltrations (qui sont efficaces pour soulager rapidement mais sans résultats probants à moyen terme).
Les manœuvres sous anesthésies, la libération capsulaire sous arthroscopie sont des options chirurgicales qui ne semblent pas plus efficaces que la kinésithérapie et les infiltrations et présentent des effets indésirables plus importants.
L'hydrodilatation n'a pas démontré de bénéfice dans les revues systématiques.
1- Dragi Webdo n°353
Asymptomatique au début, fréquent après 40 ans.
Éliminer étiologie secondaire (traumatique, maladie inflammatoire, infection maladie vasculaire, tumeur, maladie neurologique).
Douleur est chronique postérieur uni ou bilatérale irradiant vers occiput, parfois avec contracture
Augmenté par fatigue, travail, écran, calmé au repos, puis enraidissement progressif.
Explorer inclinaison rotation et flexion extension
Point douloureux ou contracture paravertébrale
-> Éléments devant faire évoquer une dissection artérielle cervicale (2)
−activité énergique ou violente cervicale au cours des 15 jours précédents (manipulation, activité sportive) −cervicalgies inhabituelles et persistantes, en particulier en association à des algies faciales et/ou des céphalées inha-bituelles,
−signes locaux (syndrome de Claude-Bernard-Horner, acouphènes pulsatiles, signes d'atteinte des nerfs crâniens),
−signes d'ischémie transitoire ou constituée, cérébrale ou rétinienne (cécité monoculaire), −antécédent d’une maladie rare prédisposant à une dissection (dont syndrome d'Ehlers-Danlos, syndrome de Marfan, ostéogenèse imparfaite, dysplasie fibromusculaire). (1)
Radio si persiste face profil 3/4 et bouche ouverte, signe dès 35 ans en radio
IRM si suspicion de maladie inflammatoire ou radiculalgie (2).
Angio IRM si suspicion dissection (2).
Si traumatique scanner si âge >65 ans, cinétique importante, chute > 1m, examen neurologique anormal (2).
Oreiller important
+/- collier
Paracétamol
Rééducation cervicale, kiné lors des poussées, , auto étirement
(La revue du praticien en médecine général, 2016, n956, P141)
2- Dragi Webdo n°293 : Pertinence des actes d’imagerie cervicale chez l’adulte en cas de cervicalgie non traumatique ou après un traumatisme cervical 09 déc. 2020
Fréquent après 40 ans,
Douleur cervicale postérieur chronique, uni ou bilatérale irradie vers occiput, épaule ou omoplate.
Plus rarement avec torticolis.
Plus fréquent si fatigue, facteur météo, travail posté écran, lecture.
Se calme au repos.
Enraidissement avec limitation des mobilités rachidiennes, douleurs des muscles paravertebraux.
Différentiel :
Tumeur, infection (spondylodiscite), maladie inflammatoire (SPA, PR, PPR), maladies neurologiques (Tumeur fosse postérieur, méningiome), traumatique, vasculaire.
 Anatomie vertèbre
Anatomie vertèbre
Radio F + P et 3/4 : signe des 35 ans et constant apres 60 ans

De face lésions dégénératives, de profil pincement articulaire postérieur (chondrolyse) ou des disques, osteophytose et condensation sous chondrale
Collier si poussée, repos au lit
Importance de oreiller
Paracetamol
Myelorelaxant??? le soir
Pas d'infiltration
Réeducation : Autoétirement
Kiné Si aigue ->massage doux et décontractantes et relaxation et physiothérapie antalgique
Si Chronique -> Récupération de mobilité passive et active + remusculation prudente et apprentissage de protection et ergonomie du cou.
Facteurs psy
La revue du praticien, n 956 fevrier 2015
Pas de traitement efficace. Quinine -> effet graves réactions anaphylactiques, troubles hématologiques, trouble du rythme.
Pas d'efficacité du magnésium (2),
Ne pas conclure crampe idiopathique si grossesse ou après activité physique (2).
1- Prescrire n 434, décembre 2019, p936
2- Dragi Webdo n°284: Magnesium for skeletal muscle cramps, Scott R Garrison, cochrane, 21 September 2020
Blocage intermittent des fléchisseurs puis évolue avec blocage nécessitant autre main pour "débloquer un ou des doigts "
Infiltrations sont un traitement soulageant efficacement jusqu'à 12 mois par rapport à la chirurgie et à la kinésithérapie ),
S récidive-> chirurgical
1- Dragi Webdo n°363
Le névrome de Morton :
Plus femme après 50 ans, talon haut , chaussures étroites, traumatisme répétés du pied (course, danse)
douleurs souvent neuropathiques au niveau des espaces inter-métatarsiens,
Souvent 3 em espace
diffrentiel (fracture fatigue(douleur diffuse de avant pied))
un test de Mulder (pression des métatarses medio-latérale)
+/- une écho ou une IRM si doute
Traitement: chaussage adapté, podologue, infiltrations voire chirurgie ou neurolyse.
Les métatarsalgies et l'instabilité métatarso-phalangienne du 2ème rayon s'évaluant par
le "drawer test" (traitement: strapping voire chirurgie).
Parfois fractures de fatigue mieux visualisées par IRM que par les radiographies
(traitement: rien pour les MT 2 et 4, mais risque de déplacement pour le 1 et le 5;
marche doute pendant 4 à 8 semaines en "non douleur" et chirurgie si persistance).
Sur le 1er rayon, on peut trouver :
-une sésamoidite
(traitement: AINS, botte amovible voire chirurgie),
-douleurs d'hallux valgus
(traitement: orthèse voire chirurgie)
-hallux rigidus (=arthrose). Des radiographies sont souvent utiles.
Pour le névrome de morton :
changer de chaussure!!+ semelles orthopédiques
piuis infiltration
puis chirurgie (2)
1- Dragi Webdo n°285; T Pelly; Forefoot pain; BMJ 2020; 371 doi: https://doi.org/10.1136/bmj.m3704
2-Prescrire n 500, juin 2025, p443
Diagnostics différentiels : fonction localisation, horaire douleur, origine (mécanique ou non), ancienneté, sport?, DT2, IMC, AOMI, atteinte nerveuse, ATCD.
(cf article Douleur de l'avant pied).
Examen de la marche avec/sans chaussure, état chaussure semelle((usure externe (supination) interne (pronation)),
De face : arche du pied, rotation, varus, valgus
De dos valgus physio de5° de arriere pied
Examen du pied hyperkeratose talon durillon/callosité face plantaire avant pied, cors face dorsale orteils.
Examen arrière pied : palper orifice latéral sinus du tarse (1 cm en dessous et en avant de malléole latérale)-> si douleur entorse lig talocalcanéen interosseux ou arthrose sous talienne.
recherche laxité ou ankylose de articulation sous talienne.
si talalgie douleur face post mediale lat ou en couronne du calcanéum.
Médio pied
testing de articulation de chopart dans sa globalité
interligne tarsometatarsien de lisfranc testé par pronosupination en bloquant le talon dans axe du tibia
Avant pied
s’assurer de sa souplesse par le creusement passif de l’arche antérieure : avec ses deux pouces, l’examinateur exerce une pression par voie plantaire
afin d’apprécier la déformation de l’avant-pied.
Dans les métatarsalgies inflammatoires, le squeeze test (ou test de Hopkinson) [fig. 3] permet dedéclencher les douleurs lors de la pression transversale de l’avant-pied à hauteur des têtes
métatarsiennes. Le signe de Mulder (fig. 4) est recherché dans la métatarsalgie de Morton :
exerçant un appui transversal de l’avant-pied d’une main, le pouce de l’autre main fait contre-appui sur chaque espace intermétatarsien successivement ; le but est de reproduire la douleur et depercevoir un « click » en mobilisant le névrome.
Les espaces intermétatarsiens sont aussi palpés, à la recherche d’une tuméfaction rénitente,
évoquant une bursite.

1- la revue du praticien medecine generale n 1092
Epaule douloureuse aigue (< 6 semaines),
il est recommandé d'évoquer une tendinobursite dégénérative (gestes répétés),
une résorption de calcification (brutal et hyperalgique),
une arthropathie en poussée (microcristaline ou arthrose) ou
un Parsonage-Turner (douleur brutale et intense suivi d'un défaut d'élévation du bras et scapula alata).
Puis éliminer les diagnostics différentiels :SCA, EP, pneumothorax, tumeur de l'apex, PPR et arthrite septique. L'examen clinique est possible avec plein de tests dont le niveau d'utilité est "accord d'expert" (on se rappellera juste que l'arc douloureux est le meilleur

Epaule douloureuses chroniques ( >6 semaines) , il faut différencier:
l'épaule non enraidie : sans limitation à la mobilisation active (tendinite, bursite, arthropathie acromio-calviculaire), ou avec limitation à la mobilisation active (rupture tendineuse ou limitation liée à la douleur)
l'épaule enraidie: capsulite rétractile primaire ou secondaire (interligne normal à la radio), ou arthropathie gléno-humérale (pincement articulaire=arthrose)
l'épaule instable: souvent post-traumatismes répétés, à adresser au chirurgien ou spécialiste de l'épaule
l'épaule neurologique: syndromes canalaires, à adresser au spécialiste adapté
Initialement : le maintien des activités, les antalgiques de pallier 1 et 2 (accord d'expert) et les AINS (grade B, donc plus éprouvés).
En cas de persistance à 6 semaines: la radiographie est l'examen recommandé : épaule face 3 rotations + faux profil de Lamy. Le traitement est identique, adapté aux radios pour la kinésithérapie (grade B), et éventuellement des infiltrations de corticoïdes (grade B, possible si AAP ou INR < 3 ou interruption 24h avant de l'AOD et reprise à H+6) L'acide hyaluronique et les PRP n'ont pas montré d'efficacité.
En cas de persistance malgré tout: refaire un bilan de kinésithérapie, réévaluer le contexte professionnel et la perte d'autonomie, faire une échographie par un échographe expérimenté ou une IRM, adresser au MPR, rhumato ou chirurgien selon la prise en charge, sachant que "la prise en charge chirurgicale est inutile dans la tendinopathie non rompue".
1-Dragi Webdo n°411
aponévrosite plantaire
Souvent une épine calcanéenne radiologique
Kiné, étirement (2)
antalgie (2)
Semelles souple = semelle sur mesure(2)
Injection de corticoïde permet une efficacité à 4 semaines, mais à 12 semaines la semelle orthopédique est supérieur (pas de comparaison à placebo) (1).
Pas d'efficacité infiltration Vs placbo (2)
1- Semelles orthopédiques versus infiltration de corticoïdes dans la fasciite plantaire; Whittaker GA; Minerva 2020 Volume 19 Numéro 9 Page 102 - 105
2- Prescrire n 452, juin 2021, p448, 450
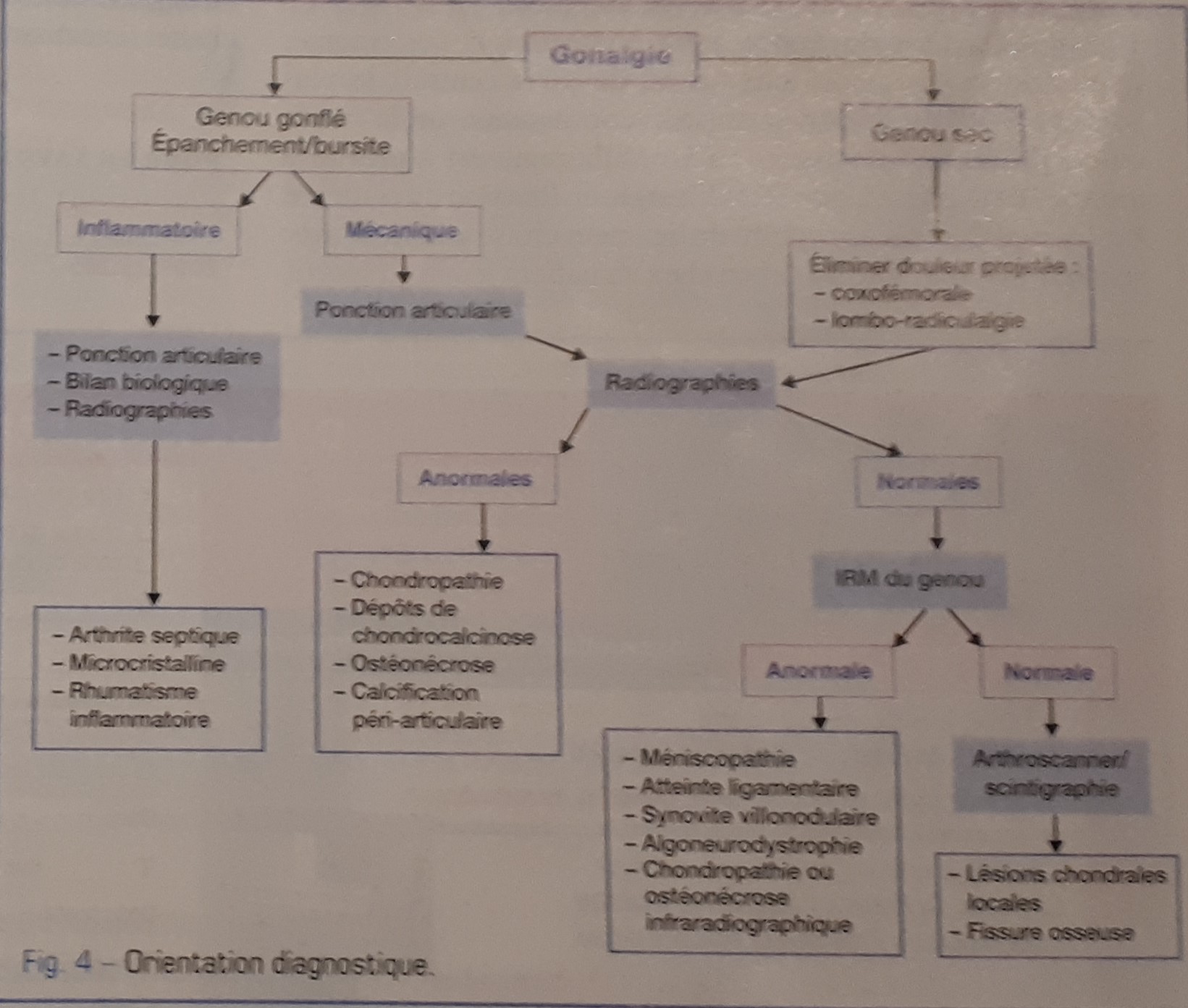
Eliminer urgence, signe d’alerte (douleur aigue apparition brutale, AEG, épanchement intra articulaire, fièvre, Syndrome inflammatoire biologique, immunodépression toxicomanie
Traumatisme ou non Localisation de la douleur comme :
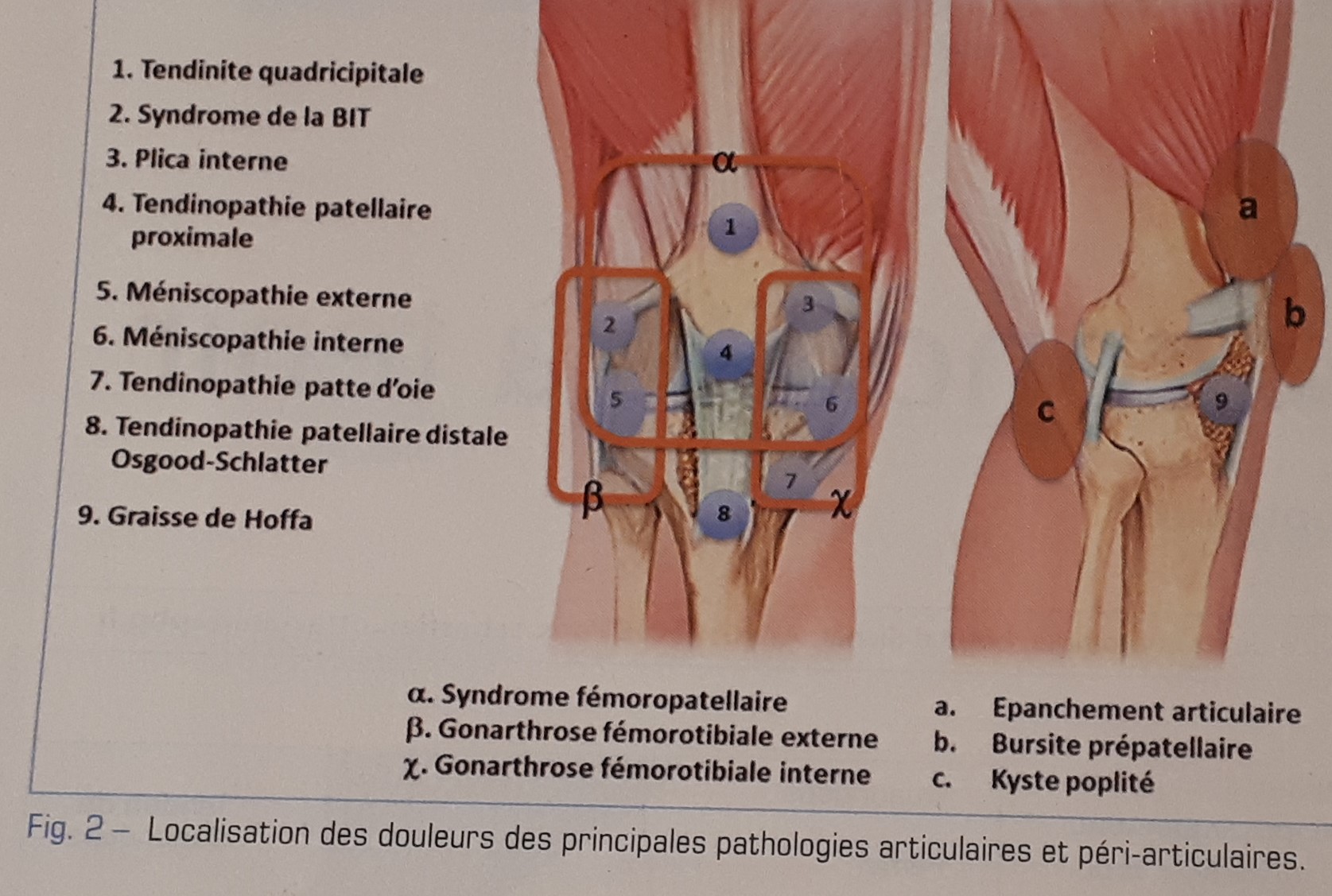
Bandelette iliotibiale, frottement de bandelette contre condyle externe (sportifs)
Plica médiale repli interne de la synoviale,
Osgood Schlatter tubérosité tibiale antérieur (enfant et ado, pic 12 ans), douleur et une sensibilité au niveau de la tubérosité tibiale, un gonflement, un épaississement du tendon rotulien et une hypertrophie de la tubérosité tibiale lors de l'examen. La douleur survient généralement lors d'activités qui sollicitent les extenseurs du genou et s'atténue à l'arrêt de l'activité(2). Disparait en 18 mois.
Début douleur brutal (fissure ou ostéonécrose),
insidieux arthrose
Horaire mécanique ou inflammatoire
Signe accompagnement
Blocage ->lésion méniscale Pseudo blocage ou douleur éclair-> corps étranger ou languette méniscale
Dérobement en pivotant-> lésion ligament croisé
Dans l'axe ->faiblesse quadricipitale
Douleur projetée
Épanchement articulaire ? bursite pré rotulienne
Examen debout genu varum<>, valgum>< ?
Marche, Esquive ?
Syndrome fémoro-patellaire : douleur diffuse face antérieur du genou, lâchage par faiblesse du quadriceps, douleur surtout à la descente des escaliers
Douleur position assise prolongée, à la pression de la rotule, signe du rabot
et une douleur lors de squats((3)
medecine sport montepelliert
 Chez ado
Chez ado
Testin LCA
Manoeuvre du pivot(https://www.piriforme.fr/bdd/orthopedie/genou/ressaut)
Le patient est allongé sur le dos, genoux tendus. Le thérapeute saisit le membre à tester par la cheville et la cuisse. La main caudale imprime un mouvement de rotation médiale du tibia et de flexion de genou, tandis que la main craniale applique un mouvement de valgus sur le genou. Le thérapeute recherche une sensation de ressaut du compartiment latéral du genou. Cette technique est répétée sur plusieurs mouvements allant de la flexion vers l'extension du genou.
Interprétation :
Le test est considéré comme positif si :
Un ressaut est ressenti par le thérapeute. Une classification en 4 stades de ce ressaut est proposée : absent, amorce (+), ressaut réel (++), ressaut aggravé (+++).
Manoeuvre du levier(prescrire)
e patient est allongé sur une table d'examen, genou traumatisé en extension. Le mollet du patient repose sur un poing de l'examinateur posé sur la table d'examen. L'autre main de l'examinateur appuie vers le bas sur la partie distale de la cuisse du patient (juste au-dessus de son genou).
Quand le ligament croisé antérieur n'est pas lésé, l'appui vers le bas provoque une extension du genou qui fait décoller le talon du patient de la table d'examen par effet de levier : le test est alors dit négatif (voir figure A).
En cas de rupture du ligament croisé antérieur du genou, le talon du patient ne décolle pas de la table d'examen lors de l'appui vers le bas sur la partie distale de la cuisse du patient : le test est alors dit positif (voir figure B)(1,2).
Manoeuvre de lachman
Manoeuvre du tiroir antérieur
Radio face schuss, défilé fémoro-patellaire
Antalgique, glaçage, surélévation, repos, immobilisation, semelle (arthrose, BIT, genu varum valgum)
Kinésithérapie renforcement quadriceps (et étirement ischio jambier si arthrose fémoro patellaire)
bandage patellaire de McConnell sont less traitements de 1ère ligne
Pour osgood schaltter : imagerie non nécessaire repos +/- kiné
Si rupture LCAreeducation efficace dans 50% des cas puis chir si besoin(4)
(La revue du praticien en médecine général, 2016, n969, P715)
2- Dragi Webdo n°345
3-Dragi Webdo n°416
4-Prescrire n 498, avril 2024, p293
Score ACR eular -> aide au diagnostic d'une première crise de goutte
Revoir et modifier les habitudes de vie (3), Limiter les boissons sucrées et alcoolisées (double le risque de goutte) (2)
Traitement de la crise
En première intention ibuprofène ou naproxène (750mg puis 250mg/8h) sauf : antécédent cardiovasculaire ou insuffisance rénale)
sinon colchicine 0.5mg/8h ou corticoïdes.
Traitement de fond si >2 crises/an, maladie rénale ou tophus avec une cible <50 ou 60µmol/L (3)
Préférer allopurinol (100 mg puis 200, 300mg )au febuxostat (car sur risque de mortalité cardiovasculaire(AC IDM) sans amélioration des symptômes) (1), si DFG<30ml/min ça serait l'inverse (3).
Sinon probénécide (mais risque syndrome de lyell, syndrome néphrotique...)(4)
Parfois colchicine pendant 6 mois en début de ttt mais intérêt incertain et recrudescence de crise à l'arrêt(5).
uricémie cible à 360 μmol/L (60 mg/L) est suffisante,(6)
1 -Prescrire n 418, aout 2018, p584
2 -Prescrire n 437, mars 2020, p229
3- Dragi Webdo n°274 : 2020 recommendations from the French Society of Rheumatology for the management of gout: Urate-lowering therapy, TristanPascart
4- Prescrire n 445, novembre 2020, p823
5- Prescrire n 499, mai 2025, p364
6-Dragi Webdo n°511
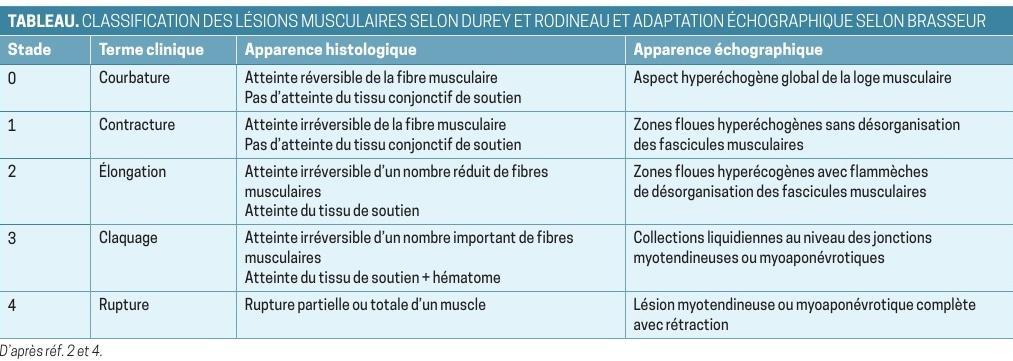
Stades des lésions muculaires
-courbature
-contracture stade 0 en écho (pas de fibre atteintent)
-élongation stade I qq fibres atteintes, conjonctive n est pas atteinte
-claquage ou déchirure
-rupture
raitement sur le terrain
Glace et uniquement de la glace ( tout massage sera formellement proscrit )
Si l'accident parait grave ( douleur en "coup de poignard" par exemple):
faire une contention de la région du membre blessé (élastomousse + bandes élastiques collantes) + glaçage
mise au repos du membre (pas de marche par exemple)
Les 3 jours suivant
Repos plus ou moins strict selon le cas.
Poche de glace appliquée 20 minutes sur la région blessée, protégée par une serviette pour éviter les brûlures de la peau par la glace. Refaire cette application 4 à 5 fois par jour.
Durant cette période il faut éviter les médicaments anti-imflammatoires. Ils peuvent gêner la phase de nettoyage de la déchirure musculaire et retarder la cicatrisation; de plus ils peuvent favoriser un saignement de la lésion.
En cas de douleur importante; prendre des antalgiques du type Paracétamol
Stade 0 ("contracture")
'échographie sera alors inutile et le sportif aura repris prudemment son entraînement.
Stade I ("élongation")
Repos, chaleur et massages après 72 heures.
Reprise prudente en 4 à 5 jours
Stade II ( "claquage")
Fibres musculaires rompues
La charpente conjonctive ne parait pas lésée
Absence d'hématome à l'échographie ( c'est à dire absence d'une "poche" de sang ).
Traitement
Repos strict de 4 à 5 jours avec glaçage
Puis faire des contractions statiques douces, c'est à dire contracter le muscle sans déplacement du membre ( faire "gonfler" son muscle ). Ceci permet un alignement correct des cellules de régénération.
Laser, ionisations
la mesotherapie a permis d ameliorer le délai de cicatrisation
Au 5ième jour début d'une kinésithérapie proprioceptive, pour reprogrammer les réflexes de défense du muscle. • Reprise de la course à vitesse lente, 7ième jour.
Entraînement au 10ième jour
Compétition 15ième jour
Stade III ("claquage profond")
C'est le classique tableau d'une douleur très vive en coup de poignard avec impotence totale.
Il existe un hématome intramusculaire à l'échographie.
L'évolution dépend :
du nombre de fibres musculaires atteintes
de l'importance de l'hématome
des dégâts du tissu conjonctif de soutien.
La cicatrisation sera imparfaite, ne pas hésiter à refaire des échographies
Traitement
Glace, pansement compressif, repos strict de 72 heures.
Du 3ième au 10ième jour : physiothérapie, contractions statiques puis actives (marche ).
Du 10ième au 21ième jour (phase de cicatrisation)
Massage, physiothérapie (laser, ionisations).
Musculation active et dynamique légère.
Après le 21ième jour musculation tonique, travail proprioceptif, streching et retour au terrain pour un réentraînement cardio-vasculaire.
Stade IV
Rupture musculaire complète.
L'IRM est nécessaire.
Le traitement repose sur la chirurgie.
1- https://www.larevuedupraticien.fr avril 2025
2- https://www.medecinedusportmontpellier.com/pathologies/genou/accident-musculaire.html
Parfois sciatalgie secondaire à une compression du piriforme (6).
Fiche patient Fiche patient
Acuponcture peu risquée mais bénéfices modestes et uniquement sur du court terme (1).
Intérêt des antidépresseurs? -> plutôt duloxetine (2).
Myorelaxant(thioccolchicoside) > prégabaline > ketoprofène > placbo=tramadol=ibu=diclofenac=paracetamol (mais faible niveau preuve 5)
Si chronique pas d’intérêt de ostéopathie par rapport à une autre technique. Mais mieux que pas d'intervention (biais élevé) (3).
Diminution des douleurs de 4 points sur 100 sans diminution de l’intensité à 3 et 12 mois avec ostéopathie Vs manipulation factices (4). Est ce vraiment significatif???
Chirurgie récupération post op 6-12 semaines (6).
1- Dragi Webdo n°293 :Acupuncture for chronic nonspecific low back pain; Jinglan Mu; 11/12/2020
2- Dragi Webdo n°297
3- Dragi Webdo n°304 (cochrane)
4- Dragi Webdo n°305
5- Dragi Webdo n°392
6- Dragi Webdo n°428
Causes pas connus (hérédités, diabète travaux manuels, tabac, alcool)
Évolution vers la contracture chez 35% des patients
Antalgique et infiltration si débutant
Chirurgie si >30° d'une MCP ou > 10-20° si IPP, progression rapide ou impotence du pouce.
Mais risque de récidive, ou raideur post opératoire.
1- Dragi Webdo n°316
Augmente le risque de fracture du poignet et de hanche qui provoquent une perte d'autonomie.
Dépistage si >70 ans et (5):
- corticothérapie prolongé, hyperthyroïdie, hypercorticisme, HPTP, chutes répétées, VIH, maladies pulmonaires chroniques, rhumatismes inflammatoires, ostéogenèse imparfaite),
- fracture spontanée/liée à un traumatisme mineur
- découverte de fracture vertébrale.
Chez homme si fracture col du fémur 1 patient sur 15 avec une fracture de hanche décède durant l'hospitalisation est 1/3 décède dans l'année(6).
Ostéodensitométrie -> ostéoporose si T-Score <=-2.5
outil frax pour déterminer risque de fracture
Calcul score FRAX
(reco américaine traitement si très haut risque (t-score < -2.5 et fracture rachis/hanche) voire risque élevé (t-score <-2.5 ou fracture hanche/rachis ou ostéopénie + Frax avec risque de fracture majeur >20% ou risque de fracture de hanche > 3%))(7)
Bilan biologique : NFS-plaquettes, calcémie, albuminémie, phosphatémie, créatininémie, EPP, CRP, 25(OH)vitamineD, ASAT, ALAT, GGT, PAL et testostérone totale (5)
et selon le contexte clinique: TSH, PTH, EPP, IgA anti-TG, calciurie des 24h
En prévention des fractures chez la personne âgée :
- Apport en vitamine D (5)
ATTENTION avec calcium il semble y avoir majoration du risque cardiovasculaire surtout si >1000mg(8)
-Calcium si + 70 ans et vivant e institution ou bougeant peu
->viser 700-1200 mg de calcium/j +800UI de vitamine D (3).
apport calcique par apport alimentaire ( pas d'effet démontré de la supplémentation calcique par complément (5)).
Traitement si (d'après les sociétés savantes) en cas d'antécédent de fracture de hanche ou vertébrale, de T-SCORE < -2,5, de Frax avec un risque de fracture de hanche > 3% ou de fracture majeure > 20% (6).
 selon HAS
selon HAS
Traitement de référence : diphosphonate par Acide alendronique 70mg 1x/semaine (CI anomalie oesophage, hypocalcémie)+apport vitamine D et calcium
Alternative au diphosphonate : raloxiféne 60mg/j (CI non ménoposé, ATCD de TVP) (4).
Chez femme ménopausée : Le teriparatide pas effet démontré pour prévenir une première fracture, (2)
Pour prévenir la récidive de fracture pas de supériorité par rapport acide alendronique.(2))
Romosozumab permettrai une diminution du risque fracturaire chez la femme ménopausée mais surisque cardiovasculaire(4).
Chez l’homme ou en cas de corticothérapie prolongée pas de traitements ont démontré leur efficacité (2)
denosumab (balance bénéfice risque défavorable) (1)
abaloparatide(ELADYNOS) pas démonstration de supériorité àacide alendronique. Surveiller TA calcémie (hyperCa)(9)
1- Prescrire n 418, aout 2018, p584
2- Prescrire n 436, février 2020, p108
3- Prescrire n 435, janvier 2020, p41
4- Prescrire n 445, novembre 2020, p814
5- Dragi Webdo n°30, GRIO 2021
6- Dragi Webdo n°347 Lancet Diabetes and endocrinology 2022
7-Dragi Webdo n°420
8-Prescrire n 495, janvier 2025, p28
9-Prescrire n 497, mars 2025, p171
Le diagnostic repose sur la présence d'au moins 1 arthrite clinique et doit être confirmé par le rhumatologue.
Athrite clinique et ACR/EULAR ≥ 6
Atteinte respiratoire est a rechercher (toux chronique, dyspnée, anomalies de l'auscultation pulmonaire, hippocratisme digital, etc.)
S'il n'y a pas d'arthrite clinique, il n'y a pas de PR et pas de traitement à introduire, mais surveillance de ce statut "pré-PR" maintenant appelé "patient à risque de PR"
NFS-plaquettes, CRP et VS (ouaip!),
facteur rhumatoïdes, AAN, anti-peptides citrulliné,
ASAT, ALAT,
créatininémie, BU,
RX des mains et poignets, RX de toute articulation douloureuse et RXT ou TDM thoracique low dose
Traitement initial est le Méthotrexate 15mg/semaine (optimisable par 1 à 3 mois jusqu'à 25-30mg/semaines soit 0,3mg/kg maxi, et penser à la supplémentation folique 10mg/semaine minimum, 48h après la prise)
+/- corticoides
Dragi Webdo n°465
Si AINS n'est pas efficace -> méthotrexate
Si échec -> anti TNF alpha ( préférer adalimumab), pas de supériorité du sécukinumab mais moins de recul en 2020 (1).
1- Prescrire n 445, novembre 2020, p850
Evoquer si rachialgie >3 mois chez le moins de 45 ans d'allure inflammatoire (au repos, raideurs au réveil), douleurs fessière à bascule parfois thoraciques
+/- manifestations périphériques atteintes tendineuses ou ligamentaires, uvéites psoriasis, crohn (2).
Radio à recherche de saccro ilite (2)
IRM à la recherche d'une saccroilite
et HLAB 27 si >=2 de ( douleurs de type inflammatoire, arthrite, enthesite(talon), uvéite, dactylite, psoriasis, MICI, ATCD de spondylarthrite, CRP élevée, bonne réponse des AINS)
Exercices physiques réguliers.
AINS ( naproxène ou ibuprofène) à la demande ou continu,
Si échec passer à l'autre AINS.
Puis anti TNF alpha si insuffisant, si arrêt brusque risque de rechute (2).
Pas de traitement curatif
1- Dragi Webdo n°295
2- Prescrire n 457, novembre 2021, p837
Pas d’intérêt démontré d'une supplémentation large au RUnis.
Pas d'argument pour dépistage de carence en vitamine D au états-unis (2).
Privilégier les apports alimentaires?
Recommandé de supplémenter de la naissance à 18 ans par 400UI (grade A),type ZymaD 2 gouttes/ j jusqu à 2 ans,(3)
puis soit de façon quotidienne soit de façon séquentielle: 50000UI/3mois ou 80000-100000UI en automne et en hiver(3).
1- Dragi Webdo n°304
2- Dragi Webdo n°309
3- Dragi Webdo n°353
Tendinite tendon d'achille
Examen clinique
L’interrogatoire est la première étape : il permet de localiser la douleur, son intensité et les facteurs déclenchants, d’évaluer l’impact fonctionnel sur les activités quotidiennes et de recueillir des informations sur les antécédents médicaux, les habitudes de chaussage et les éventuelles activités sportives pratiquées.
Examen en position debout
Le testing tendineux (ou évaluation segmentaire) est réalisé genoux fléchis afin d’éliminer l’action des muscles gastrocnémiens : montée sur la pointe des pieds (cotation 3 : contraction contre la pesanteur), montée sur la pointe des pieds en appliquant une pression sur les épaules (cotation 4 : contraction contre résistance) et se tenir sur un seul membre en appliquant une pression sur les épaules (cotation 5 : normal).
Examen en décubitus ventral
La palpation du tendon sur toute sa longueur met en évidence un nodule douloureux en cas de ténosynovite nodulaire et une crépitation neigeuse en cas de péritendinite.
Les signes témoignant d’une éventuelle rupture tendineuse doivent être recherchés, notamment la visualisation d’un équin spontané (signe de Brunet positif), la palpation d’une solution de continuité et un signe de Thompson positif. Cette dernière manœuvre consiste à presser latéralement les masses du triceps sural. Dans la situation normale, une légère flexion plantaire du pied se produit (test négatif), et en cas de rupture, aucun mouvement ne se produit (test positif).
Examen en décubitus dorsal
La recherche d’une hypoextensibilité du triceps sural se fait en utilisant le test de Silfverskiöld, utile pour différencier une contracture du gastrocnémien et du soléaire. Ce test évalue la dorsiflexion du pied au niveau de l’articulation de la cheville, en variant la position du genou entre l’extension complète et une flexion à 90°. Un résultat positif est concluant lorsque la dorsiflexion à l’articulation de la cheville est plus prononcée avec le genou fléchi qu’en extension.
Examen à la marche
La marche sur la pointe des pieds est difficile ou impossible à réaliser en cas de rupture du tendon calcanéen
Examen sur le podoscope
Temps capital de tout examen du pied et de la cheville, il a pour but de rechercher un trouble statique du pied associé, et surtout de visualiser l’orientation du tendon calcanéen (varus ou valgus).
1-Tendinopathie calcanéenne, La Revue du Praticien, 03/2025
Diagnostic clinique
Atteinte douloureuse coté radial (coté pouce) du poignet, au niveau styloïde radiale. Atteinte court extenseur et long abducteur.
Douleur majorée lors des mouvements du pouce, pas de douleurs la nuit.
Cause inconnue.
Favorisé par mouvements répétitifs (golf, volley, couture, ménage, piano, smartphone...), prédisposition anatomique.
Spécificité de 100% par le test de Finkelstein (inclinaison ulnaire du poignet avec pouce dans la main)
Diagnostics différentiels :
arthrose poignet,
rhizarthrose(plutot douleur à base du pouce),
syndrome d'intersection (tendinopathie avec atteinte des extenseurs avec douleurs à la face dorsale de l'avant bras à quelques centimètres du poignet),
kyste synovial (peu douloureux),
compression nerf sensitif radial ou syndrome de wartenberg (douleur pbrulure hypo/parethésie face dorsale poignet de la main et racine de certains doigts(1,2,3))+/- associé à une tendinite de DeQurevain.
Radio et écho pour éliminer les diagnostics différentiels.
AINS peu d'interet (2)
Attelle? Kiné ?
Infiltration + immobilisation du pouce(1,2)
Chirurgie
1- Dragi Webdo n°363
2- Prescrire n 492, octobre 2024, p760